Todo lo que debe saber sobre la artritis psoriásica
La artritis psoriásica es una enfermedad dolorosa de las articulaciones asociada a la psoriasis. Si la psoriasis evoluciona a artritis psoriásica, diversos medicamentos y cambios en el estilo de vida pueden ayudar a controlar la enfermedad.
La artritis psoriásica (APs) es una enfermedad que combina las articulaciones inflamadas y doloridas de la artritis con la psoriasis. La psoriasis suele provocar la aparición de manchas descoloridas, escamosas y con picor en la piel y el cuero cabelludo.
Alrededor de 8 millones de estadounidenses padecen psoriasis, y hasta un 30% de ellos desarrollan APs. Puede ser leve o grave y afectar a una o varias articulaciones.
Todo lo que debe saber sobre la artritis reumatoide
Todo lo que debe saber sobre la psoriasis
Si usted o un ser querido ha recibido un diagnóstico de APs, es posible que tenga preguntas sobre cómo es la vida con esta enfermedad.
¿Cuáles son los síntomas de la artritis psoriásica?
Los síntomas de la APs son diferentes en cada persona. Pueden ir de leves a graves. A veces la enfermedad remite y usted se siente mejor durante un tiempo. Otras veces, los síntomas pueden empeorar. Los síntomas también dependen del tipo de APs que padezca.
Los síntomas generales de la APs incluyen:
- articulaciones hinchadas y sensibles en uno o ambos lados del cuerpo
- rigidez matutina
- dedos de manos y pies hinchados
- dolor en músculos y tendones
- manchas escamosas en la piel, que pueden empeorar cuando aparece el dolor articular
- cuero cabelludo escamoso
- fatiga
- picaduras en las uñas
- separación de la uña del lecho ungueal
- enrojecimiento ocular
- dolor ocular (uveítis)
La espondilitis PsA, en particular, también puede causar los siguientes síntomas:
- dolor y rigidez de la columna vertebral
- dolor, hinchazón y debilidad en las
- caderas
- rodillas
- tobillos
- pies
- codo
- manos
- muñecas
- otras articulaciones
- dedos de los pies o de las manos hinchados
La APs simétrica afecta a cinco o más articulaciones de ambos lados del cuerpo. La APs asimétrica afecta a menos de cinco articulaciones, pero pueden estar en lados opuestos.
La artritis psoriásica mutilans es una forma rara de artritis que deforma las articulaciones. Puede acortar los dedos de manos y pies afectados. La APs distal causa dolor e hinchazón en las articulaciones terminales de los dedos de manos y pies.
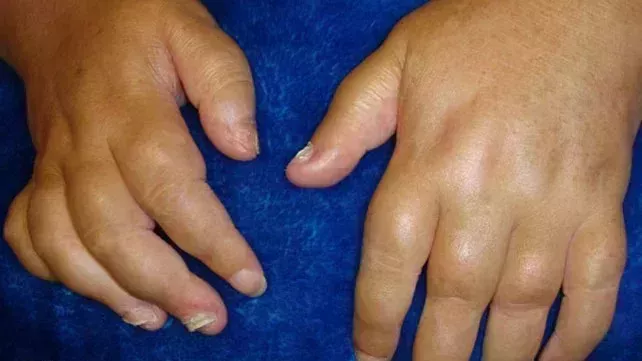
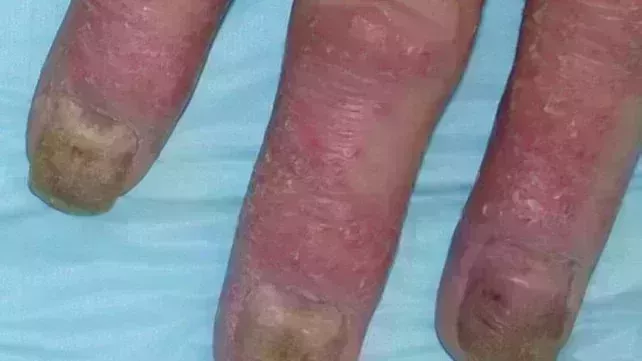
Fotos de algunos síntomas de la artritis ps
oriásica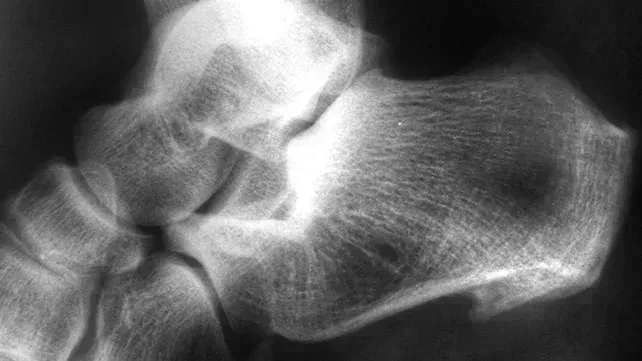
¿Qué causa la artritis psoriásica?
En la APs, el sistema inmunitario ataca las articulaciones y la piel. Los médicos no saben con seguridad cuál es la causa de estos ataques. Creen que se debe a una combinación de genes y factores ambientales.
La APs es hereditaria. Alrededor del 40% de las personas con esta enfermedad tienen uno o más familiares con APs. Algo en el entorno suele desencadenar la enfermedad en las personas con tendencia a desarrollarla. Puede ser un virus, un estrés extremo o una lesión.
¿Cómo se trata la artritis psoriásica?
El objetivo del tratamiento de la APs es mejorar los síntomas, como las erupciones cutáneas y la inflamación de las articulaciones.
Existen muchas opciones de tratamiento. Un plan de tratamiento típico incluirá uno o más de los siguientes:
Antiinflamatorios no esteroideos (AINE
)Estos medicamentos ayudan a controlar el dolor y la hinchazón de las articulaciones. Las opciones de venta libre incluyen el ibuprofeno (Advil) y el naproxeno (Aleve). Si las opciones de venta libre no son eficaces, el médico puede recetar AINE en dosis más altas.
Si se utilizan incorrectamente, los AINE pueden causar:
- irritación estomacal
- hemorragia estomacal
- infarto de miocardio
- derrame cerebral
- lesiones hepáticas y renales
Fármacos antirreumáticos modificadores de la enfermedad (FAME
)Estos medicamentos reducen la inflamación para prevenir el daño articular y ralentizar la progresión de la APs. Pueden administrarse por diversas vías, como oral, inyección o infusión.
Los DMARD más comúnmente prescritos incluyen:
- metotrexato (Trexall)
- leflunomida (Arava)
- sulfasalazina (Azulfidine)
El apremilast (Otezla) es un nuevo FAME que se toma por vía oral. Actúa bloqueando la fosfodiesterasa 4, una enzima que interviene en la inflamación.
Los efectos secundarios de los DMARD incluyen:
- daño hepático
- supresión de la médula ósea
- infecciones pulmonares
Biológicos
Actualmente existen cinco tipos de fármacos biológicos para el tratamiento de la enfermedad psoriásica. Se clasifican según lo que atacan e inhiben (bloquean o disminuyen) en el organismo:
- Inhibidores del factor de necrosis tumoral alfa (TNF-alfa):
- adalimumab (Humira)
- certolizumab (Cimzia)
- golimumab (Simponi)
- etanercept (Enbrel)
- infliximab (Remicade)
- inhibidores de la interleucina 12 y 23 (IL-12/23):
- ustekinumab (Stelara)
- inhibidores de la interleucina 17 (IL-17)
- secukinumab (Cosentyx)
- ixekizumab (Taltz)
- inhibidores de la interleucina 23 (IL-23)
- guselkumab (Tremfya)
- Inhibidores de las células T
- abatacept (Orencia)
Según
Los biológicos se administran mediante una inyección subcutánea o una infusión. Como estos medicamentos disminuyen la respuesta inmunitaria, pueden aumentar el riesgo de infecciones graves. Otros efectos secundarios son las náuseas y la diarrea.
Esteroides
Estos medicamentos pueden reducir la inflamación. En el caso de la APs, suelen inyectarse en las articulaciones afectadas. Los efectos secundarios incluyen dolor y un ligero riesgo de infección articular.
Inmunosupresores
Medicamentos como la azatioprina (Imuran) y la ciclosporina (Gengraf) calman la respuesta inmunitaria hiperactiva en la APs, sobre todo para los síntomas de psoriasis. No se utilizan con tanta frecuencia ahora que se dispone de inhibidores del TNF-alfa. Dado que debilitan la respuesta inmunitaria, los inmunosupresores pueden aumentar el riesgo de infecciones.
Tratamientos tópicos
Las cremas, geles, lociones y pomadas pueden aliviar el picor de la erupción de la APs. Estos tratamientos pueden adquirirse con o sin receta médica.
Las opciones incluyen:
- antralina
- calcitriol o calcipotrieno, que son formas de vitamina D-3
- ácido salicílico
- cremas con esteroides
- tazaroteno, que es un derivado de la vitamina A
Terapia lumínica y otros medicamentos para la PsA
La terapia lumínica utiliza medicamentos, seguidos de la exposición a una luz brillante, para tratar las erupciones cutáneas de la psoriasis.
Otros medicamentos también tratan los síntomas de la APs. Entre ellos se encuentran secukinumab (Cosentyx) y ustekinumab (Stelara). Estos fármacos se inyectan bajo la piel. Stelara viene con la advertencia de que puede aumentar el riesgo de infecciones y cáncer.
¿Pueden los cambios en el estilo de vida aliviar los síntomas de la artritis psoriásica?
Hay cosas que puede hacer en casa para ayudar a mejorar sus síntomas:
Añadaejercicio a su rutina diaria, si puede
Mantener las articulaciones en movimiento puede aliviar la rigidez. Mantenerse activo durante al menos 30 minutos al día también le ayudará a perder el exceso de peso y le dará más energía. Pregunte a su médico qué tipo de ejercicio es el más seguro para sus articulaciones.
Montar en bicicleta, caminar, nadar y otros ejercicios acuáticos son más suaves para las articulaciones que los ejercicios de alto impacto, como correr o jugar al tenis.
Limite el alcohol y deje de fumar
Fumar es malo para las articulaciones y para el resto del cuerpo. Pregunte a su médico sobre asesoramiento, medicación o sustitutivos de la nicotina que le ayuden a dejar de fumar.
Limite también el consumo de alcohol. Puede interactuar con algunos medicamentos para la APs.
Alivie el estrés
La tensión y el estrés pueden empeorar aún más los brotes de artritis. Medite, practique yoga o pruebe otras técnicas de alivio del estrés para calmar la mente y el cuerpo.
Utiliza compresas frías y
calientesLas compresas calientes pueden aliviar las agujetas. Las compresas frías también pueden reducir el dolor en las articulaciones.
Muévete para proteger tus articulaciones
Abre las puertas con el cuerpo en lugar de con los dedos. Levante objetos pesados con las dos manos. Utiliza abridores de tarros para abrir tapas.
Considere los suplementos naturales y las especias
Los ácidos grasos omega-3 tienen propiedades antiinflamatorias. Estas grasas saludables, presentes en muchos suplementos, reducen la inflamación y la rigidez de las articulaciones.
Aunque las investigaciones sugieren que existen beneficios para la salud, la Administración de Alimentos y Medicamentos (FDA) no controla la pureza ni la calidad de los suplementos. Es importante que hables con tu médico antes de empezar a tomar suplementos.
La cúrcuma, una potente especia, también aporta una dosis de propiedades antiinflamatorias y puede ayudar a reducir la inflamación y los brotes de APs. La cúrcuma puede añadirse a cualquier plato. Algunas personas incluso la añaden al té o al café con leche, como si fuera leche dorada.
Dieta para la artritis psoriásica
Aunque ningún alimento o dieta curará la APs, una dieta equilibrada y rica en nutrientes puede ayudar a reducir la inflamación y aliviar los síntomas. Los cambios útiles en la dieta pueden ser muy beneficiosos para las articulaciones y el organismo a largo plazo.
En resumen, coma más frutas y verduras frescas. Ayudan a reducir la inflamación y a controlar el peso. El exceso de peso ejerce más presión sobre unas articulaciones que ya están doloridas. Limite el azúcar y las grasas, que son inflamatorios. Haz hincapié en las fuentes de grasas saludables, como el pescado, las semillas y los frutos secos.
Tipos de artritis psoriásica
Existen cinco tipos de PsA.
APs simétrica
Este tipo afecta a las mismas articulaciones de ambos lados del cuerpo, por ejemplo, a las rodillas izquierda y derecha. Los síntomas pueden parecerse a los de la artritis reumatoide (AR).
La APs simétrica suele ser más leve y causar menos deformidad articular que la AR. Pero la APs simétrica puede ser incapacitante. Aproximadamente la mitad de las personas con APs padecen este tipo.
APs asimétrica
Afecta a una o varias articulaciones de un lado del cuerpo. Las articulaciones pueden doler y enrojecerse. La APs asimétrica suele ser leve. Afecta a alrededor del 35% de las personas con APs.
APs de predominio interfalángico distal
Este tipo afecta a las articulaciones más próximas a las uñas. Son las llamadas articulaciones distales.
Espondilitis PsA
Este tipo de PsA afecta a la columna vertebral. Puede verse afectada toda la columna vertebral, desde el cuello hasta la zona lumbar. Esto puede hacer que el movimiento sea muy doloroso. También pueden verse afectadas las manos, los pies, las piernas, los brazos y las caderas.
Artritis psoriásica mutilans
Se trata de un tipo grave y deformante de APs. Aproximadamente el 5% de las personas con APs padecen este tipo. La artritis psoriásica mutilante suele afectar a manos y pies. También puede causar dolor en el cuello y en la parte baja de la espalda.
Estadios de la artritis psoriásica
La APs no sigue el mismo camino para cada persona diagnosticada de esta enfermedad. Algunas personas sólo presentan síntomas leves y un impacto limitado en sus articulaciones. En otros casos, puede llegar a producirse deformidad articular y agrandamiento óseo.
No está claro por qué algunas personas experimentan una progresión más rápida de la enfermedad y otras no. Pero el diagnóstico y el tratamiento precoces pueden aliviar el dolor y ralentizar el daño articular. Es importante que consultes a tu médico en cuanto empieces a experimentar signos o síntomas que indiquen la presencia de APs.
Fase inicial de la PsA
En las fases iniciales de esta artritis, puede experimentar síntomas leves como hinchazón articular y reducción de la amplitud de movimiento. Estos síntomas pueden aparecer al mismo tiempo que las lesiones cutáneas de la psoriasis, o bien años más tarde.
Los AINE son el tratamiento típico. Estos medicamentos alivian el dolor y los síntomas, pero no frenan la APs.
APs moderada
Dependiendo del tipo de APs que padezca, en la fase moderada o media es probable que se produzca un empeoramiento de los síntomas que requiera tratamientos más progresivos, como los DMARD y los fármacos biológicos. Estos medicamentos pueden ayudar a aliviar los síntomas. También pueden ayudar a ralentizar la progresión del daño.
Fase tardía de la APs
En este punto, el tejido óseo está muy afectado. Es probable que se produzcan deformidades articulares y agrandamiento óseo. El objetivo de los tratamientos es aliviar los síntomas y prevenir el empeoramiento de las complicaciones.
Diagnóstico de la artritis psoriásica
Para diagnosticar la PsA, el médico debe descartar otras causas de artritis, como la AR y la gota, mediante pruebas de imagen y análisis de sangre.
Estas pruebas de imagen buscan daños en las articulaciones y otros tejidos:
- Rayos X. En ellas se comprueba si hay inflamación y daños en huesos y articulaciones. Este daño es diferente en la APs que en otros tipos de artritis.
- MRIs. Las ondas de radio y los potentes imanes crean imágenes del interior de su cuerpo. Estas imágenes pueden ayudar a su médico a comprobar si hay daños en articulaciones, tendones o ligamentos.
- TAC y ecografías. Estos análisis pueden ayudar a los médicos a determinar el grado de avance de la APs y la gravedad de la afectación articular.
Los análisis de sangre de estas sustancias ayudan a evaluar cualquier inflamación presente en el organismo:
- Proteína C reactiva. Se trata de una sustancia que produce el hígado cuando hay inflamación en el organismo.
- Velocidad de eritrosedimentación. Revela el grado de inflamación del organismo. Pero no puede determinar si la inflamación se debe a la APs o a otras posibles causas.
- Factor reumatoide (FR). Su sistema inmunitario produce este autoanticuerpo. Suele estar presente en la AR, pero es negativo en la APs. Un análisis de sangre de FR puede ayudar a su médico a saber si tiene APs o AR.
- Líquido articular. La artrocentesis extrae una pequeña cantidad de líquido de la rodilla u otra articulación. Si hay cristales de ácido úrico en el líquido, es posible que tenga gota en lugar de APs. Una prueba de cultivo del líquido puede descartar una infección o sepsis.
- Glóbulos rojos. Un recuento bajo de glóbulos rojos por anemia es frecuente en las personas con APs.
Ningún análisis de sangre o de imagen puede determinar por sí solo si usted tiene APs. El médico utiliza una combinación de pruebas para descartar otras posibles causas.
Factores de riesgo de la artritis psoriásica
Tiene más probabilidades de padecer PsA si:
- padecer psoriasis
- tienen un progenitor o hermano con APs
- tienen entre 30 y 50 años (aunque los niños también pueden padecerla)
- han padecido faringitis estreptocócica
- tiene VIH
La APs te pone en riesgo de sufrir complicaciones que incluyen:
- artritis psoriásica mutilante
- problemas oculares, como conjuntivitis o uveítis
- enfermedades cardiovasculares
¿Qué puede desencadenar una crisis de artritis psoriásica?
Las reagudizaciones de la APs empeoran la enfermedad durante un tiempo. Ciertas cosas pueden desencadenar brotes de APs. Los desencadenantes son diferentes en cada persona.
Para conocer sus desencadenantes, lleve un diario de síntomas. Cada día, anote sus síntomas y lo que estaba haciendo cuando empezaron. Anota también si has cambiado algo en tu rutina, por ejemplo, si has empezado a tomar una nueva medicación.
Entre los desencadenantes habituales de la APs se incluyen:
- infecciones, como la faringitis estreptocócica y las infecciones de las vías respiratorias altas
- lesiones, como cortes, rasguños o quemaduras solares
- piel seca
- estrés
- tiempo frío y seco
- fumar
- consumo excesivo de alcohol
- estrés
- sobrepeso
- medicamentos, como el litio, los betabloqueantes y los antipalúdicos.
Aunque no puede evitar todos estos desencadenantes, puede intentar controlar el estrés, dejar de fumar y reducir el consumo de alcohol.
Pregunta a tu médico si tomas algún medicamento que pueda desencadenar los síntomas de la APs. Si es así, puede que te interese cambiar de medicamento.
Artritis psoriásica frente a artritis reumatoide
La APs y la AR son dos de los diversos tipos de artritis. Aunque pueden compartir un nombre común y muchos síntomas similares, sus causas se deben a factores subyacentes diferentes.
La APs se da principalmente en personas con psoriasis cutánea, aunque puede darse en personas sin psoriasis cutánea. La psoriasis es una enfermedad cutánea que provoca lesiones y manchas escamosas en la superficie de la piel.
La AR es un trastorno autoinmune. Se produce cuando el organismo ataca por error los tejidos que recubren las articulaciones. Esto provoca inflamación y, con el tiempo, dolor y destrucción articular.
La APs se da casi por igual en hombres y mujeres, pero las mujeres tienen más probabilidades de desarrollar AR. En la mayoría de los casos, la APs aparece por primera vez entre los 30 y los 50 años. La AR suele aparecer un poco más tarde, en la mediana edad.
En sus fases iniciales, tanto la APs como la AR comparten muchos síntomas similares. Entre ellos, dolor, hinchazón y rigidez articular. A medida que la enfermedad progresa, puede quedar más claro qué enfermedad padece.
Afortunadamente, el médico no tendrá que esperar a que la artritis progrese para hacer un diagnóstico. Los análisis de sangre y de imagen pueden ayudar a tu médico a decidir qué enfermedad está afectando a tus articulaciones.
Perspectiva
La perspectiva de cada persona es diferente. Algunas personas tienen síntomas muy leves que sólo causan problemas de vez en cuando. Otras tienen síntomas más graves y debilitantes.
Cuanto más graves sean sus síntomas, más afectará la APs a su capacidad para desplazarse. Las personas con muchas articulaciones dañadas pueden tener dificultades para caminar, subir escaleras y realizar otras actividades cotidianas.
Sus perspectivas se verán afectadas si:
- te diagnosticaron APs a una edad temprana.
- tu enfermedad era grave cuando te la diagnosticaron.
- tiene gran parte de la piel cubierta de erupciones cutáneas.
- algunas personas de su familia tienen APs.
Para mejorar su pronóstico, siga el régimen de tratamiento que le prescriba su médico. Es posible que tengas que probar más de un medicamento para encontrar el que mejor te funcione.
Lea este artículo en inglés.




